Radiologie
Kurzportrait
Die Klinik für diagnostische und interventionelle Radiologie versorgt seit 2004 unter Leitung von Chefarzt Privatdozent Dr. Hans-Peter Dinkel die Kliniken und Ambulanzen des Klinikums Landshut mit diagnostischen und interventionellen Leistungen.
Jährlich werden ca. 60.000 - 70.000 Leistungen auf dem Gebiet Röntgen, Computertomographie, Sonographie, Mammographie und Angiographie erbracht. Magnetresonanztomographische Untersuchungen werden in enger Kooperation mit dem Privatinstitut für Kernspintomographie im Klinikum Priv.-Doz Dr. Dinkel erbracht, das über zwei Hochfeldtomographen verfügt, von denen eines eine offene Architektur hat. Das geschlossene MRT ist direkt in der Klinik untergebracht, das offene Hochfeld-MRT befindet sich im Gesundheitszentrum Landshut direkt vor dem Haupteingang der Klinik.
Die Klinik für diagnostische und interventionelle Radiologie (Chefarzt Privatdozent Dr. Dinkel) ist eine anerkannte Ausbildungsstätte in der Weiterbildung zum Facharzt für Radiologie. Der Chefarzt verfügt über die volle Weiterbildungsermächtigung für Radiologie (5 Jahre). Darüber hinaus bietet die Radiologie gute Arbeitsbedingungen für junge Berufsanfänger im Bereich des Ausbildungsberufs des medizinisch-technischen Radiologie-Assistenten (MTRA) und Umsteiger. Diese erhalten die Möglichkeit ihr erlerntes Wissen in allen Bereichen der Radiologie - einschließlich der andernorts oft schwierig zu vermittelnden - Mammographie, Kernspintomographie und Angiographie zu sichern und zu erweitern. Die Klinik ist auch eine anerkannte Ausbildungsstätte für medizinische Fachangestellte.
Die Aufnahme von Chefarzt PD Dr. Dinkel als "Top Mediziner" in die große Ärzteliste des Magazins Focus Gesundheit ist ein eindrucksvoller Beleg für die langjährige Expertise und breit gefächerte Kompetenz der gesamten Abteilung. Weitere Informationen zur Auszeichnung finden Sie hier: Focus Gesundheit: PD Dr. Dinkel ist "Top Mediziner 2022" - Auszeichnung für die Radiologie am Klinikum in der großen Ärzteliste
Schwerpunkte und wichtige Kooperationspartner:
Die Klinik und der Chefarzt verfügen über einen besonderen interventionellen Schwerpunkt, insbesondere auf dem Sektor vaskulärer Interventionen (minimal-invasiver Gefäßeingriffe). Jedes Jahr werden in der Radiologie viele Hundert Kathetereingriffe an Bauchschlagader, Beckenarterien, Ober- und Unterschenkel, sowie Hals- und Nierenschlagadern kompetent und sicher durchgeführt. Im Gefäßzentrum kooperieren wir dabei mit der Klinik für Gefäßchirurgie. So werden unter anderem auch gemeinsam intraoperative Eingriffe von Gefäßchirurgen und interventionellen Radiologen im OP durchgeführt, zu denen auch die notfallmäßige Implantation intravaskulärer Endoprothesen zählt. Ein weiterer Schwerpunkt ist die Zusammenarbeit im Zertifizierten Brustzentrum Landshut, dessen wichtiger Bestandteil die Radiologie ist. So werden am Brustzentrum Landshut im Klinikum jährlich über Tausend Patientinnen mit Erkrankungen der Brust ambulant und stationär betreut. Alleinstellungsmerkmale der Radiologie sind die Mammastereotaxie, unter deren Verwendung ambulant minimal-invasive diagnostische Eingriffe an der Brust durchgeführt werden können und die Möglichkeit zur MR-Mammographie einschließlich MR-Stereotaxie und Biopsie.
Unsere Spezialisten
Chefarzt

Priv.-Doz. Dr. med. Hans-Peter Dinkel
Facharzt für diagnostische Radiologie
Leitender Oberarzt

Dr. med. Gerhard Oberst
Facharzt für Radiologische Diagnostik
Oberärzte

Dr. med. Martin Breckner
Facharzt für diagnostische Radiologie
Konventionelle Radiologie, Mammographie, Computertomographie, Magnetresonanztomographie

Dr. med. Andreas Lehenmeier
Facharzt für Radiologie
Interventionelle Radiologie, Schnittbilddiagnostik

Dr. med. Andreas Bischoff
Facharzt für Radiologie
Leitende MTRA

Danka Jovanovic
Unsere derzeit hier offenen Stellenangebote:
Diagnostik & Therapie
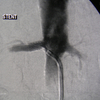
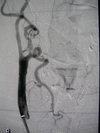
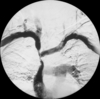
Diagnostische Angiographie:
Als rein diagnostisches Verfahren kommt die Katheterangiographie oder digitale Subtraktionstherapie (DSA) heute nicht mehr so häufig zum Einsatz, sondern wird in unserem Hause meist durch nicht-invasive Verfahren wie die CT-Angiographie und MR-Angiographie ersetzt.
Umso wichtiger ist die Katheterangiographie aber bei minimal-invasiven Heileingriffen, den therapeutischen angiographischen Interventionen. Statt auf rein diagnostische Angiographien konzentrieren wir unsere Tätigkeit auf hochkomplexe Gefäßinterventionen, bei denen mit Hilfe winzigster Zugänge in der Leistenarterie Gefäße im ganzen Körper saniert werden. Diese Eingriffe werden in großer Zahl mit umfassender Expertise in der Radiologie am Klinikum Landshut durchgeführt.
Das Katheterverfahren ist sehr schonend, höchst effektiv und komplikationsarm. Wo früher der Chirurg oft nur noch Amputationen durchführen konnte, kann heute der interventionelle Radiologe mit dem Katheter in örtlicher Betäubung die Durchblutung einer Extremität wiederherstellen, sodass selbst in schwersten Fällen die Durchblutung wiederhergestellt und Bein und Leben des Patienten gerettet werden können.
In unserer Abteilung werden in örtlicher Betäubung minimal-invasive Eingriffe an vom Herzen wegführenden Blutgefäßen (Schlagadern/Arterie), an zum zum Herzen führenden Gefäßen (Venen) und an Gallengefäßen durchgeführt.
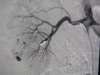
Ballondilatation, perkutane transluminale Angioplastie (PTA)
(= Ballonerweiterung von Blutgefässen von Gefäßverengungen oder Gefäßverschlüssen ohne Operation mit Katheterverfahren)
Durch Gefäßstenosen (Engen in den Arterien der Gefäße) können z.B. im Bein starke Schmerzen auftreten.
Diese treten zunächst bei Belastung auf und bessern sich in Ruhe; dies ist die so genannte Schaufensterkrankheit (pAVK II). Später mit Fortschreiten der arteriellen Verschlusskrankheit treten die Schmerzen bereits in Ruhe, besonders nachts, auf (pAVK III). Bereits in diesem Stadium, spätestens jedoch beim Auftreten von offenen Stellen und Geschwüren (Stadium IV) ist das Bein akut bedroht. Bei Rauchern wird dieses im Volksmund als Raucherbein bezeichnet. Ohne Behandlung droht die Amputation.
Durch Angiographie können Gefäßengen - in den Stadien II bis IV - mit einem Ballon aufgeweitet werden. Dadurch wird die Durchblutung akut verbessert und die Amputation kann meist vermieden werden bzw. die Schmerzen werden beseitigt.
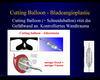
Beim Cutting-Balloon handelt es sich um ein Spezialverfahren, bei dem ein spezieller Ballon mit 3 - 4 an der Ballonwand aufgeklebten Klingen zum Einsatz kommt. Die Klingen ritzen die Verkalkungen in der Gefäßwand an und sorgen für eine kontrollierte Aufdehnung ohne Einrisse oder zu hohen Druck.
Das Verfahren wird von uns vor allem bei exzentrischen Stenosen und harten Verkalkungen mit gutem Erfolg eingesetzt.
Stents sind Gefäßstützen aus Metall, die zum Offenhalten wiedereröffneter Gefäße verwendet werden.
Einsatzbereiche von Stents:
- Bauchschlagader
- Beckenarterien
- Oberschenkelarterien
- Unterschenkel- und Fußarterien
- Nierenarterien
- Dialysefisteln
Bei Engen der Beckenarterien kann durch Gefäßerweiterung mittels Ballon die Stenose zunächst erweitert werden. Zusätzlich wird im Beckenbereich oft ein Metallgitter (Stent) eingesetzt werden, wenn die Enge nicht ausreichend dehnbar ist oder eine umschriebene Gefäßverletzung vorliegt. Ein Stent wird auch dann immer verwendet, wenn ein komplett verschlossenes Gefäß im Becken wiedereröffnet werden soll. Dabei hält der Stent das Gefäß offen und verhindert ein Ablösen von thrombotischem Material aus der Wand (arterielle Embolie).
Das Verfahren ist praktisch in allen Gefäßabschnitten anwendbar, neben der Beckenregion z.B. im Bereich von Unterschenkel, Oberschenkel, Nieren, Halsschlagadern und sogar in Venen.
Es gibt unterschiedliche Arten von Stents, die Hauptvarianten sind ballonmontierte eher feste Stents und sehr biegsame selbstexpandierbare Stents.
Bei der Angioplastie handelt es sich um ein minimal-invasives Verfahren, bei dem durch einen etwa 2 mm durchmessenden Einstich in der Leistengegend ein Katheter in das Gefäßsystem eingebracht wird. Mit einem Ballon wird dann eine verengte Schlagader von innen aufgedehnt. Zur Stabilisierung wird eine Gefäßstütze verwendet ("Stent"), um eine Verschleppung von arteriosklerotischem Material aus der Gefäßwand zu vermeiden. Der Stent ist eine winzige, maschenförmige Metallröhre, die eine gitterartige Netzstruktur aufweist. Durch das Maschenwerk des Stents wird das Gefäß offen gehalten und beetartige Auflagerungen der Gefäßhaut (Plaques) werden gegen die Wand gedrückt.
Dieses Verfahren kommt beispielsweise bei der Behandlung einer Engstelle der Schlüsselbeinarterie, die durch Flussumkehr zu Durchblutungsstörungen des Gehirns führen kann, zum Einsatz.
Aspirationsthrombembolektomie = Absaugen verschleppter Blutgerinnsel
Lyse (intraarterielle -Thrombolyse) = Medikamentöse Auflösung von Blutgerinnseln
Mechanische Aspirationsthrombembolektomie ("AngioJet") = Verfahren, bei dem mit speziellen Kathetern Thromben mittels Hochdrucksystem und ggf. lokaler Lyse im Rahmen eines minimal-invasiven Eingriffs aufgebrochen und entfernt werden können.
Wir bevorzugen die mechanische Entfernung der Embolien durch Aspiration oder Absaugung.
Dabei wird der Embolus mit einem weitlumigen Katheter angesaugt und durch einen speziellen Katheter in der Leiste (Aspirationsschleuse) aus dem Körper entfernt.
Die Lysetherapie findet ihren Einsatz bei sehr distalen Embolien, die selbst mit sehr feinen Kathetern nicht erreichbar sind.
Atherektomie (Gefäßhobel): Ein Verfahren zur Entfernung von Ablagerungen aus den Adern, das als Alternative zur PTA oder Stent zum Einsatz kommt.
Bei der Atherektomie werden - im Gegensatz zum Ballonverfahren - die krankhaften Ablagerungen nicht an die Gefäßwand gedrückt, sondern dauerhaft aus dem Gefäß entfernt.
Das Verfahren vermeidet die Anwendung hoher Drücke durch Ballons, die als mögliche Ursache für Rezidive gelten, und wird in speziellen geeigneten Fällen am Klinikum Landshut eingesetzt.
Cavastents: Eröffnung der großen Körpervenen bei Einflussstauung (SVCS)
Cavafilter: Bei wiederholter Lungenembolie werden Filter in die untere Hohlvene gesetzt.
Manche Patienten mit Tumoren der Lunge erleiden eine sogenannte obere Einflussstauung ("Malignes Vena cava superior-Syndrom"). Dies ist ein schwerwiegender Zustand mit Schwellung im Kopf, Armen und Gehirn. Die Beschwerden klingen nach dem Cava-Stenting sofort ab.
- Perkutane transhepatische Drainage (PTCD) mit konsekutiver Gallengangsdilatation und ggf. Stenteinlage
- Transjugulärer intrahepatischer portosystemischer Shunt (TIPS)
Diese Verfahren kommen bei gutartigen und bösartigen Verengungen der abführenden Gallenwege zum Einsatz.
Anwendungsgebiet des perkutanen Verfahrens sind Situationen, in denen durch Spiegelung der Gallengang nicht sondiert werden kann, meist nach sog. Billroth-II Operationen. Die PTCD und das perkutane Stenting sind dann oft die einzig wirksame Therapie bei mechanischem Ikterus (Gelbsucht durch Gallenwegsverengungen).
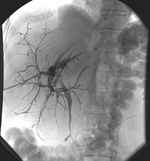
- Embolisationstherapie mit Coil, Okkluder oder Partikeln
- Arterielle Embolisationstherapie: Therapeutischer Verschluss von Gefäßen bei Blutungen, bei Verletzungen, Tumoren oder anderen Krankheiten, die zur Blutung führen, z.B. Darmblutungen
- Assistierende Embolisationen: zur Vorbereitung von Endoprothesen
- Chemoembolisation der Leber (TACE): Erprobtes minimal-invasives Verfahren zur Behandlung von Leberkrebs
- Selektive interne Radiotherapie (SIRT): Innovatives, minimal-invasives Verfahren zur Therapie von Leberkrebs und Lebermetastasen durch Einbringen winziger radioaktiver Kügelchen in das Tumorgewebe über einen kleinen Katheter in der Leberschlagader
Bei der Embolisationstherapie kommen unterschiedliche Verfahren zum Einsatz, um Gefäße zu verschließen. Die Anwendung erfolgt immer über Katheter, meist auf transfemoralem Wege, d.h. über die Leistenarterie in örtlicher Betäubung. Häufig werden dabei koaxiale Mikrokatheter verwendet. Das sind ca. 1 mm dünne Katheter, die überandere Katheter mit Drähten an den gewünschten Stellen platziert werden. Durch den Mikrokatheter werden Partikel, flüssige Embolisate (z.B. Lipiodol) oder Metallspiralen (Coils) geschoben, um die gewünschte Arterie zu verschließen.
Häufige Anwendungen der Embolisationstherapie sind Blutungen durch Unfälle oder Komplikationen bei inneren Krankheiten oder Operationen. Daneben werden auch bösartige Tumore embolisiert, um diese unter Kontrolle zu halten.
Medikamentenbeschichtete Ballons: Mit speziellen Medikamenten (z.B. Paclitaxel) beschichtete Ballons verhindern das Wiederauftreten von Engstellen nach PTA. Einsatz v.a. bei Rezidiven.
Medikamentenbeschichtete Stents: Bei diesem Verfahren gibt ein Metallstent ein Medikament an die Gefäßwand ab.
Beide Verfahren vermindern nachgewiesenermaßen die Neubildung von Narben in der Gefäßwand. Die Interventionelle Radiologie am Klinikum Landshut setzt mit guten Erfahrungen mit Paclitaxel beschichtete medikamentenfreisetzende Ballons bei Rezidiven (Wiederholungseingriffen) ein.
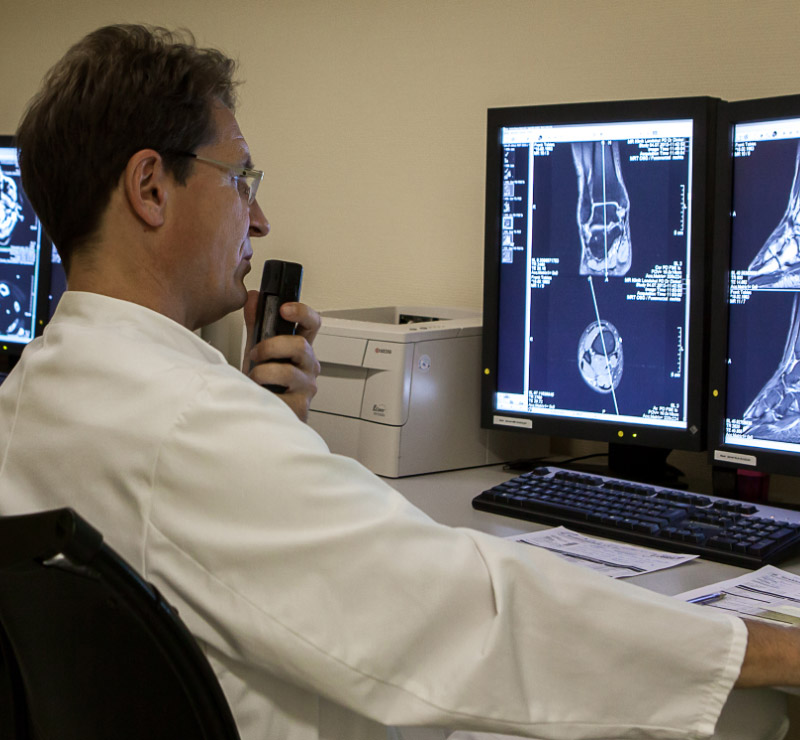
Computertomographie (Spiral-CT, Mehrzeilen-CT)
Die Computertomographie (CT) ist vor allem seit Entwicklung der Spiral-CT und Mehrzeilen-CT aus der Diagnostik nicht mehr weg zu denken. Die Spiral-CT ist das Arbeitspferd und Rückgrat der modernen Radiologie. Die Anwendungen sind mannigfaltig vor allem in der Diagnostik von Schlaganfällen, der Unfalldiagnostik und bei akuten Beschwerden. Durch entsprechende hochauflösende Untersuchungen mit Mehrzeilen-CT ist eine sehr hochwertige Darstellung der Blutgefäße möglich, mit unserem modernen Gerät sogar in zeitaufgelöster 4D-Darstellung.
Der CT-Angiographie (CTA) handelt es sich um eine Gefäßdarstellung im Mehrzeilen-CT, die aus Schichtbildern berechnet wird. Die Untersuchung basiert auf der intravenösen Gabe eines jodhaltigen Röntgenkonstrastmittels und ist sehr präzise und leistungsfähig.
Mit unserem modernen 128-Zeilen-CT lassen sich auch sehr effektive Gefäßdarstellungen anfertigen, die bei der Abklärung von Unfällen (Polytrauma), der Planung von Aortenprothesen und der Darstellung der Blutgefäße der Extremitäten unverzichtbar geworden sind. Im Notfall kann das High-End Gerät einen ganzen Menschen von Kopf bis Fuß in weniger als 10 Sekunden komplett untersuchen.
CT-Interventionen erweitern das Spektrum der Radiologie von der Diagnosestellung hin zur Behandlung (therapeutische Interventionen). Diese Sparte der Radiologie spielt eine wichtige Rolle bei den Behandlungen von Erkrankungen und Komplikationen. CT-Interventionen sind minimal-invasiv und gleichzeitig hocheffektiv.
- Abszessdrainagen
- Perkutane Biopsien
- Schmerztherapie (Facettenblockade, Periradikuläre Therapie)
- Sympathikolyse und Plexusblockade
- Radiofrequenztherapie zur Schmerz- und Tumortherapie (RITA)
So kann beispielsweise eine Abszessdrainage in örtlicher Betäubung höchst effektiv Eiteransammlungen aus dem Körper entfernen, was binnen weniger Stunden zu einer schlagartigen Verbesserung schwerer Entzündungszustände führt.
Rückenschmerzen oder ausstrahlende Schmerzen in die Beine können durch zielgenaue Infiltrationen beseitigt werden. Bei pseudoradikulärer Schmerzsymptomatik kommt die Facettenblockade zum Einsatz, bei echten Bandscheibenvorfällen die periradikuläre Therapie (PRT). Bei beiden Verfahren wird ein Gemisch eines örtlichen Betäubungsmittels (in der Regel Lidocain / Bupivacain mit einem Langzeitcorticoid (z.B. Triamcinolon) an der Facette oder der hinteren Spinalwurzel injiziert. Der Eingriff wird meist ambulant durchgeführt. Einige Tage vor dem Eingriff sollten - nach Rücksprache mit dem Hausarzt - blutverdünnende Medikamente wie ASS pausiert werden.
Die Radiofrequenztherapie (oft auch RITA genannt) ist ein Verfahren zur Behandlung von Knochenschmerzen oder Tumoren. Sie eignet sich zur minimal-invasiven Therapie. Dabei wird durch Radiowellen eine sehr örtlich begrenzte Hitzeeinwirkung erzeugt, die zu einem Absterben der Tumorzellen in diesem gewünschten Gebiete führt (Nekroseinduktion).
Vorteil der RITA-Therapie (radiation induced thermal ablation) ist der minimal-invasive Ansatz, das heißt in geeigneten Fällen entfällt die Notwendigkeit einer offenen Operation. Der Patient kann je nach Art des Eingriffs das Krankenhaus bereits am Folgetag oder nach wenigen Tagen verlassen.
Die Methode kommt vor allem bei Tochtergeschwülsten in der Leber (Lebermetastasen) aber auch anderen Tumoren, etwa im Knochen (z.B. Osteoidosteom), zum Einsatz.
Eine andere Indikation ist die Schmerztherapie an der Wirbelsäule.
Chefarzt Privatdozent Dr. Dinkel hat Ende August 2004 erstmals in Landshut eine RITA-Therapie an einem bösartigen Lebertumor durchgeführt.
Damit wird das Spektrum der medizinischen Versorgung in der Region um eine neue minimal-invasive Therapieform bösartiger Tumoren bereichert.
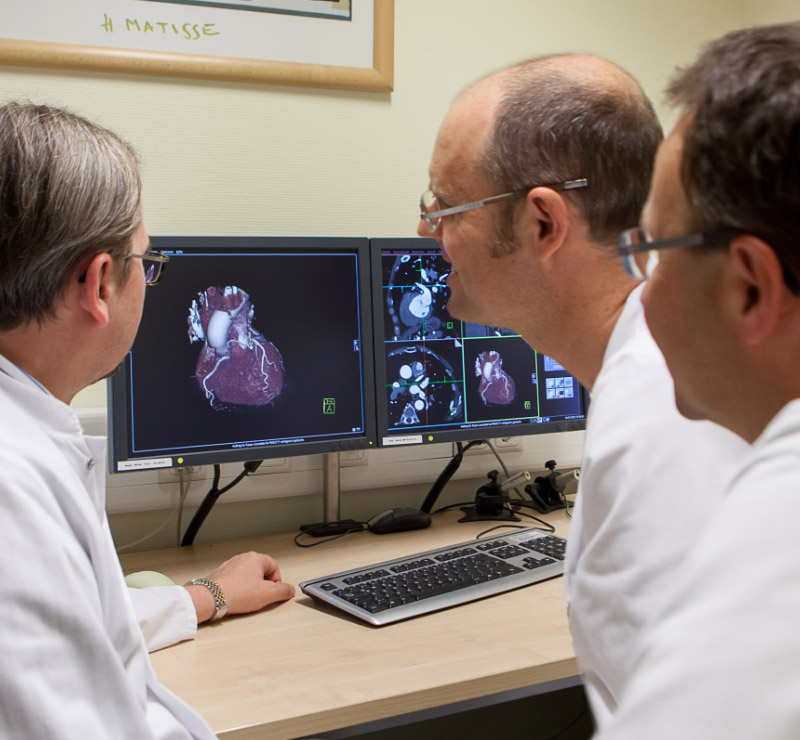
Herz-CT mit nicht-invasiver Darstellung der Herzkranzgefäße
- Engste interdisziplinäre Zusammenarbeit
- Hochwertige Technik mit modernem 128-Zeilen Herz-Computertomographen der Welt
- Minimierung der Patientendosis
Das Klinikum Landshut verfügt mit dem modernen 128-Zeilen-Mehrschicht-Computertomographen Siemens Definition AS+ in der Klinik für diagnostische und interventionelle Radiologie (Chefarzt Privatdozent Dr. Hans-Peter Dinkel) über ein sehr robustes und leistungsfähiges Gerät zur optimalen Diagnostik des gesamten Körpers einschließlich der Herzkranzgefäße. Das Klinikum Landshut war nach dem Prototypen in der Uniklinik Erlangen eine der ersten Installationen dieses Typs.
Chefarzt Privatdozent Dr. Dinkel von der Radiologischen Klinik und Chefarzt Professor Dr. Holmer von der Kardiologischen Klinik setzen das Gerät in enger Zusammenarbeit zur nicht-invasiven Diagnostik der Herzkranzgefäße ein.
Das Gerät kann die Herzkranzgefäße (Koronarien) völlig risikolos ohne Herzkatheter untersuchen. Die kompletten Bilder werden dabei während drei einzelnen Herzschlägen ermittelt. Notwendig sind lediglich ein Atemanhalten von weniger als 7 Sekunden und die Gabe eines gut verträglichen Kontrastmittels über eine Armvene.
Bislang war dies nur mit dem Herzkatheter möglich. Zwar gibt es seit einiger Zeit auch 32- und 64-Zeilen-Computertomographen, die dies ohne Katheter ermöglichen. Leider benötigten diese bislang eine relativ hohe Strahlendosis (bis 20 mSv = milliSievert). Dies ist mit dem 128-Zeilen-CT am Klinikum anders. Die neuartige Schrittverschiebe-Technologie (Step-and Shoot, Fa. Siemens, zu deutsch etwa "Schritt-und-Mess-Technologie") ermöglicht es, die Strahlendosen massiv zu reduzieren. Werte um 2 bis 3,5 mSv sind jetzt der Standard für Herzuntersuchungen, in Einzelfällen können sogar Werte unter 1 mSv erreicht werden. Dies entspricht nur etwa einem Viertel der natürlichen Strahlenbelastung eines Durchschnittsbürgers im Jahresmittel. Prof. Holmer von der Kardiologie meint: "Mit dem neuen Gerät, das am Landshuter Klinikum bereit steht, braucht niemand mehr vor einer Herzuntersuchung Angst zu haben." Mit dem neuen Gerät kann das Klinikum den Bürgerinnen und Bürgern in Stadt und Landkreis Landshut eine optimale medizinische Versorgung zur Herzinfarktvorbeugung anbieten.
Vorbereitung und Anmeldung Herz-CT:
Tel. Radiologie / Herz-CT: 0871/698 3392
Tel. Kardiologie (zur Vorbereitung): 0871/698 3723
(Bitte vereinbaren Sie einen Termin in der Kardiologie vor der Herz-CT-Untersuchung)
Die Herz-CT-Untersuchungen werden interdisziplinär zwischen Radiologie und Kardiologie ausgewertet. Zur Vorbereitung der Untersuchung muss ein Vorbereitungstermin spätestens eine Stunde vor der geplanten Untersuchung in der Medizinischen Klinik II stattfinden. Die Untersuchungen werden optimalerweise mit einem kurzwirksamen Betablocker (Metoprolol) durchgeführt, um den Pulsschlag zu stabilisieren und die Gefäße mit einem Hub Nitro erweitert. Diese Medikamente sollten bei Asthma und arteriellen Durchblutungsstörungen nicht verwendet werden. Bitte geben Sie daher an, ob Sie an Asthma oder arterieller Verschlusskrankheit leiden. Trinken Sie vor der Untersuchung keinen Kaffee, Tee und rauchen Sie nicht!
Die vollständige Digitalisierung unserer Abteilung bietet viele Vorteile. Alle Röntgenaufnahmen werden mittels Festkörperdetektor oder digitalen Speicherfolien angefertigt und in einem zentralen elektronischen Bildarchiv gespeichert. So können sie an speziellen hochauflösenden Bildschirmen befundet werden und sind den behandelnden Ärzten auf den Stationen und Ambulanzen zur Betrachtung, auch bei Folge-Aufenthalten des Patienten, jederzeit zugänglich.
Mit unseren modernen Geräten gelingt es die nötige Strahlendosis sehr gering zu halten. So entspricht die Strahlendosis einer normalen Lungenaufnahme in etwa der Höhe der Strahlung während eines normalen Transatlantikfluges.
Die häufigste Untersuchung ist auch heute noch die Thoraxröntgenaufnahme (Übersichtsaufnahme der Lunge z.B. vor geplanten Operationen). Daneben sind auch Knochenaufnahmen (Skelettaufnahmen) wichtig zur Behandlung von Unfällen und abnutzungsbedingten Beschwerden.
Bei der Durchleuchtung werden mit einem speziellen Röntgengerät in Echtzeit Projektionsbilder erzeugt. Anwendungen sind:
- Funktionelle Magen-/Darmdiagnostik
- Speiseröhrenuntersuchung mit Videokinematographie
- Magen-Darm-Passage
- Dickdarmeinlauf
- Defäkographie
- Myelographie
- Arthrographie
- Phlebographie
Schichtbild des Körpers durch Radiowellen
Die Magnetresonanztomographie (MR, MRT), auch Kernspintomographie genannt, ist ein bildgebendes Verfahren, das ähnlich wie die Computertomographie ein Schichtbild aus dem Körper liefert. Dabei wird der Patient in eine offene Röhre mit einem Magnetfeld geschoben und es werden mit Hilfe von Radiowellen Bilder aus dem Körper erzeugt. Die Untersuchung ist völlig schmerzlos, aber mit lauten Klopfgeräuschen verbunden.
Brust, Bauch und Becken
Die MRT macht Strukturen im Körperinneren sichtbar. Aufgrund des hohen Gewebskontrasts der MRT können innere Organe im Brust- und Bauchbereich wie z.B. Herz, Leber, Bauchspeicheldrüse, Nieren, Gallensystem sowie Dünn- und Dickdarm untersucht werden. Auch Beckenorgane wie Gebärmutter, Mastdarm und Prostata stellt sie genau dar.
Kopf und Gehirn
Die Kernspintomographie ist ein sehr empfindliches Verfahren, um Veränderungen im Gehirn zu untersuchen. Die MRT erkennt die Ursachen von Kopfschmerzen, Schwindelgefühl und Schlaganfällen und stellt Erkrankungen des zentralen Nervensystems präzise dar.
Wirbelsäule
Mittels MRT können kleinste Veränderungen der Wirbelsäule und Bandscheiben erkannt werden. Beeinträchtigungen des Rückenmarks oder der Nerven werden sichtbar.
Gelenke
Geringste Verletzungen oder Erkrankungen der Sehnen und Bänder, Gelenkkapseln und -knorpel sowie der Menisci lassen sich mit der MR-Tomographie feststellen. Auch damit verbundene Veränderungen an den Knochen wie z.B. versteckte Brüche bei Osteoporose werden exakt erkannt.
Blutgefäße
Im MRT wird sichtbar, ob die Blutzirkulation in verschiedenen Körperregionen richtig funktioniert. Einzelne Blutgefäße wie Venen, Arterien und Schlagadern können daraufhin untersucht werden, ob sie verengt oder verschlossen sind.
Vorteile der MRT:
Hoher Weichteilkontrast, fehlende Exposition mit Röntgenstrahlen, präzise Diagnostik
Nachteile der MRT:
Relativ lange Untersuchungsdauer, lautes Geräusch bei der Untersuchung (Sie erhalten daher immer Gehörschutz!).
Mögliche Nebenwirkungen:
Lokale Gewebserhitzung v.a. auch bei Tätowierungen. Bei manchen Untersuchungen können Nervenstimulationen auftreten, die z.B. unwillkürliches Zucken verursachen. Schwangere sollten nur bei strenger Indikationsstellung untersucht werden, obwohl Schäden der Leibesfrucht beim Menschen bislang nicht nachgewiesen wurden.
Gegenanzeigen für MRT sind
- Herzschrittmacher
- Medizinische Implantation (Insulinpumpen, Hörgeräte, Cochleaimplantate), welche durch das Magnetfeld zerstört werden könnten
- Ferromagnetische Fremdkörper in der Nähe lebenswichtiger Organe
Patienten mit künstlichen Herzklappen und Metallprothesen können in den meisten Fällen ohne Probleme untersucht werden. Zum Teil sind Wärmegefühle bei Implantaten möglich.
Teilen Sie uns bitte mit, wenn Sie ein Unwohlsein während der Untersuchung bemerken. Sie können uns während der Untersuchung immer mit einer Quetsch-Hupe informieren, wenn Sie sich unwohl fühlen oder uns etwas mitteilen möchten. Sie werden zusätzlich während der Untersuchung ständig medizinisch überwacht, z.B. durch Pulsmessung (Pulsoxymetrie).
Enge Kooperation im Interesse der Patienten
Das Klinikum Landshut kooperiert seit langem erfolgreich mit dem Privatinstitut für Kernspindiagnostik Priv.-Doz. Dr. Dinkel, das zwei Kernspintomographen im und am Klinikum gemeinsam mit dem Personal des Klinikums betreibt. Beide Geräte - offen und geschlossen - stehen allen Patienten des Klinikums, ambulanten Privatpatienten und Selbstzahlern sowie bei berufsgenossenschaftlichen Arbeits- und Wegeunfällen (BG) zur Verfügung.
Offene Kernspintomographie
Alle stationären Patienten des Klinikums Landshut haben auch Zugang zu einem offenen Kernspintomographiegerät, das offene Hochfeld MRT-Gerät Philips Panorama 1T, in der Offenen MRT Priv.-Doz. Dr. Dinkel. Damit können auch Kleinkinder, Adipöse und Patienten mit Abneigung gegen geschlossene Räume optimal untersucht werden.
Kernspintomographie im Klinikum
Das geschlossenen 1,5 T HD MRT (Kernspin im Klinikum) befindet sich in der Eingangsebene 1 des Klinikums, der offene Hochfeld-MRT im 2. Obergeschoß des Gesundheitszentrum Landshut vor dem Haupteingang des Klinikums.
Bildgebende Diagnostik von Erkrankungen der Brust
Die Mammaradiologie beinhaltet folgende Modalitäten und Spezialmethoden:
- Mammographie
- Galaktographie
- Mammasonographie
- Mammastereotaxie
- Vakuumbiopsie
Das Klinikum Landshut ist zertifiziertes Brustzentrum
Dabei gilt das Hauptaugenmerk der (Früh-)Erkennung und vor allem der Behandlung von Brustkrebs (Mammakarzinom).
Im Rahmen des Brustzentrums arbeiten folgende Ärzte und Fachgebiete eng zusammen:
- Gynäkologen (Frauenärzte) der Frauenklinik (Chefarzt Dr. I. Bauerfeind)
- Radiologen der Klinik für Radiologie (Chefarzt Privatdozent Dr. H.-P. Dinkel)
- Pathologen des Instituts für Pathologie (Chefarzt Prof. Dr. W. Permanetter)
Die Klinik für diagnostische und interventionelle Radiologie am Klinikum Landshut gGmbH ist modern ausgerüstet und verfügt über ein modernes Mammographiegerät (Siemens Mammomat 3000 mit Stereotaxie) sowie über eine Ultraschalleinheit mit hochauflösender 7.5 MHz Sonde.
Personell ist die Klinik für diagnostische und interventionelle Radiologie gut aufgestellt: Chefarzt Privatdozent Dr. Dinkel, Chefarztstellvertreter Oberarzt Dr. Oberst und der Oberarzt Herr Nikpur besitzen ausgewiesene Fachkenntnisse auf diesem Gebiet. Chefarzt Privatdozent Dr. Dinkel verfügt über eine spezielle Zertifizierung Mammographie der KV Bayern. Chefarzt PD Dr. Dinkel hat zudem eine spezielle mammaradiologische Ausbildung am niederländischen Brustkrebsscreening-Zentrum (Dutch National Expert and Training Centre for Breast Cancer Screening (LRCB)) in Nijmegen (Prof. Hendriks, Prof. Holland) absolviert.
Mammographie
ist die Röntgenuntersuchung der Brustdrüse: die sicherste Methode, Brustkrebs schon in einem frühen Stadium zu entdecken. Die Klinik verfügt über ein modernes Mammographiegerät vom Typ Siemens Mammomat, das den modernen Leitlinien in vollem Umfang entspricht. Um die Strahlenexposition so gering wie möglich zu halten, wird das Gerät regelmäßigen strengen Qualitätskontrollen unterzogen. Auch die Anforderungen an die Befundung sind hoch. So müssen sich Befunder im Rahmen des bayerischen Mammographie-Screenings jährlich einer Zertifizierung unterziehen, bei dem im Rahmen einer Prüfung 100 Mammographien ohne Kenntnis des klinischen Befundes beurteilt werden müssen.
Bei der Mammographie wird die Brust zwischen die Aufnahmeplatte und einen Glastubus eingespannt. Manche Frauen scheuen sich vor der Mammographie, da sie fürchten, durch das Einspannen der Brust können Krankheiten oder gar ein bösartiges Leiden ausgelöst werden. Diese irrige Vorstellung entbehrt jeglicher Grundlage. Eine gewisse Kompression, das heißt ein leichter Druck beim Einspannen der Brust, ist notwendig zur Erzeugung hochwertiger und aussagekräftiger Aufnahmen.
Unsere kompetenten und freundlichen Medizinisch-technische Radiologie-Assistentinnen (MTRA) und Röntgenassistentinnen sind unter der Anleitung unserer leitenden MTRA, Frau D. Jovanovic, speziell geschult in der Durchführung der Mammographie. Sie gehen mit sehr viel Einfühlungsvermögen auf die Patientinnen ein. Technische Perfektion und das Wohlbefinden unserer Patientinnen sind für uns kein Widerspruch.
Mikrokalk
Mikrokalk ist ein empfindlicher Hinweis auf ein Mammakarzinom (Brustkrebs). Er kommt bereits bei der Vorstufe des Mammakarzinoms, dem duktalen Carcinoma in situ (DCIS) vor, aus dem sich früher oder später ein echtes, invasives Mammakarzinom entwickeln kann. Mikrokalk ist also ein Vorbote des Mammakarzinoms. Die Entdeckung von Mikrokalk ist nur durch die Mammographie möglich und ermöglicht damit eine echte Frühdiagnose. Dadurch kann die Krankheit in einem Stadium erkannt werden, in dem eine komplette Heilung möglich ist.
Chefarzt PD Dr. Dinkel hat sich in eigenen Studien intensiv wissenschaftlich mit dem Thema Mikrokalk beschäftigt.
Galaktographie
Bei der Galaktographie wird eine geringe Menge jodhaltigen Kontrastmittels in die Milchgänge gespritzt. Galaktographien können bei pathologischer Mammasekretion notwendig werden. Pathologische Mammasekretion bedeutet Absonderungen aus der Brust außerhalb der Stillzeit, die nicht auf hormonelle Einflüsse zurückzuführen sind.
Mammasonographie
Unter Mammasonographie versteht man die Untersuchung der weiblichen Brust mit Ultraschall. Der Ultraschall ist insbesondere geeignet, Zysten von soliden Tumoren zu unterscheiden. Dies spielt in der Diagnostik der so genannten fibrozystischen Mastopathie eine Rolle. Auch gelingt mit der Mammasonographie meist die Unterscheidung zwischen bösartigen und gutartigen Tumoren.
Stereotaxie
Unter Mammastereotaxie versteht man die dreidimensionale Darstellung und Markierung verdächtiger Herdbefunde in der Brust. Unsere Mammographieanlage verfügt über eine Zusatzeinrichtung zur stereotaktischen Markierung von Herdbefunden. Dazu werden zwei Aussschnittsmammographiebilder in zwei unterschiedlichen Ebenen, die sich im Winkel von 25° schneiden, angefertigt.
Damit ist es möglich, beispielsweise Mikrokalk oder Tumorherde mit einem Draht zu markieren (Drahtmarkierung) oder einer Stanzbiopsie zu unterziehen. Diese Untersuchung erfolgt unter örtlicher Betäubung und ist damit so gut wie schmerzlos.
Vakuumbiopsie
Die Vakuumbiospie ist ein neues minimal-invasives Verfahren, um verdächtige Herdbefunde und Mikrokalk ohne Operation feingeweblich zu untersuchen. Dafür war bislang noch eine offene Operation erforderlich. Bei kleinen Befunden kann sogar mithilfe der Vakuumbiospie ein verdächtiger Herd ganz entfernt werden. Auf jeden Fall dient die Methode dazu, die Art einer Brustveränderung in einer histopathologischen Untersuchung abzuklären, damit dann die entsprechende Therapie eingeleitet werden kann.
Was passiert bei der Vakuumbiopsie?
Zunächst wird eine stereotaktische Mammagraphie durchgeführt, um den Herd zu lokalisieren. Dann wird unter örtlicher Betäubung die Vakuumbiopsienadel eingeführt. Unter Sog (Vakuum) wird Gewebe in die Öffnung der Schneidbiopsienadel gezogen und dann der Schneidmechanismus betätigt. Das Verfahren ist weitgehend schmerzfrei, da die Brust über kaum Schmerzrezeptoren verfügt und die Haut zuvor betäubt wurde. Durch mehrfaches Drehen an der Nadel werden insgesamt ca. 20 bis 25 Proben entnommen, was gewonnnen Gewebemengen von 1-2 Gramm entspricht.
Wofür ist die Vakuumbiopsie geeignet?
Die Vakuumbiopsie eignet sich besonders zur Abklärung von suspektem, gruppiertem Mikrokalk. Daneben eignet sie sich zur Abklärung kleiner, scharf begrenzter Weichgewebsherde.
Wofür ist die Vakuumbiopsie nicht geeignet?
Die Vakuumbiopsie eignet sich nicht für die Abklärung von unscharfen mammographischen Herdbefunde oder von diffusem (mastopathischem Mikrokalk).
Die Vakuumbiopsie eignet sich nicht zur Abklärung von diffusem (mastopathischem) Mikrokalk.
Ablauf einer Vakuumbiopsie
- Herddarstellung in der Mammographie
Wichtig zur Lokalisation in zwei Ebenen ist oft die Durchführung einer zusätzlichen lateromedialen Aufnahme zur Darstellung des Herdes in zwei senkrecht aufeinander stehenden Ebenen. Nur damit ist die dreidimensionale Ortung möglich (Vorgabe des Bayerischen Mammographie-Screenings). - Lokalisation durch Stereoaufnahmen
- Kontrollaufnahmen nach Vakuumbiopsie
Osteodensitometrie mit CT (QCT) - Knochendichtemessung
Bei der Osteodensitometrie handelt es sich um die Knochendichtemessung durch Computertomographie (QCT). Dabei wird eine kurze Messung über 3 Lendenwirbelkörper in Niedrigdosis-Technik durchgeführt. Die Untersuchung dauert kaum eine Minute. Die Messwerte werden mit den Messwerten eines großen Vergleichskollektivs verglichen. Dabei werden 2 Werte, der T-Wert und der Z-Wert, ermittelt. Der Z-Wert entspricht dem Vergleich mit einem Durchschnitt von Personen der jeweiligen Altersgruppe. Der T-Wert entspricht dem Absolutwert und gibt die Höhe der Abweichung über die Anzahl der Standardabweichungen vom Mittelwert im Gesamtkollektiv an. Im klinischen Alltag hat vor allem der T-Wert eine Bedeutung.
Schnittbildverfahren basierend auf der Anwendung von Ultraschallwellen
Der Vorteil der Sonographie für den Patienten ist, dass keine Röntgenstrahlen angewendet werden müssen. Außerdem können die Bilder in Echtzeit erzeugt werden, sodass die Beobachtung von physiologischen Abläufen wie etwa Atmung, Darmtätigkeit, Blutfluss oder Herzschlag möglich ist.
Nachteil ist die limitierte Eindringtiefe des Ultraschalls. Daneben ist eine standardisierte Bilddokumentation beim Ultraschall eingeschränkt. Anwendungsgebiete sind vor allem Bauchorgane, Weichteile, Sehnen, die Haut und die (weibliche) Brust
Farbdopplersonographie / Duplexsonographie
Die Farbdopplersonographie / Duplexsonographie dient zur Darstellung und Messung von Blutfluss. Damit können Einengungen von Blutgefäßen erkannt und quantifiziert werden. Die Methode kommt etwa an den Halsschlagadern (Carotis) zur Anwendung, um Einengungen (Stenosen) zu entdecken, die Schlaganfälle (Apoplex) auslösen könnten.
Kontrastmittelsonographie
Bei der Kontrastmittelsonographie wird ein intravenöses Kontrastmittel injiziert, das den Schall besser reflektiert als das normale Gewebe. Das Mittel ist sehr gut verträglich und basiert auf der Bildung winzigster Luftbläschen auf einem Zuckerträger, an denen der Schall reflektiert wird. Anwendungsgebiete sind einerseits die Diagnostik von Tumoren vor allem in der Leber. Des weiteren können auch Blutgefäße z.B. die Aorta nach Endoprothesenimplantation damit gut beurteilt werden.
Modernes Sonographiegerät mit Tissue Harmonic Imaging
Für alle Ultraschalluntersuchungen benützen wir ein hochmodernes digitales Gerät, das 2D-, 3D-, 4D- und MPR-Anwendungen sowie volumetrische Bildgebung und Realtime-Darstellung in allen Modi ermöglicht.
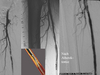
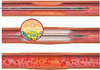
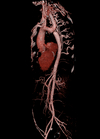
Erweiterte Gefäße mittels Prothesen von innen abdichten
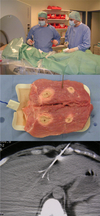
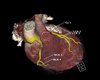
Bei der Stentgraft-Therapie handelt es sich um eine Form der interventionellen Radiologie, bei der es um die Einbringung einer Gefäßprothese von innen in eine Arterie geht (siehe Abb.). Sinn dieser Therapie ist es, das erweiterte Gefäß oder eine Gefäßruptur von innen abzudichten. Oft werden mit dieser Methode Aneurysmen der Bauchaorta behandelt. Ein Aneurysma ist eine krankhafte Aussackung einer Schlagader und geht in Abhängigkeit von seiner Größe mit einer gewissen Gefahr einher zu platzen. Dies kann im Falle einer großen Arterie, etwa der Bauchaorta, akut lebensbedrohlich sein. Am Klinikum werden diese Eingriffe in der Regel in Zusammenarbeit zwischen Radiologie und Gefäßchirurgie durchgeführt, gelegentlich auch bei Notfällen, etwa bei Unfällen oder geplatzter Bauchschlagader.
Möglichkeit der Schlaganfall-Erstversorgung direkt vor Ort durch Teilnahme an der integrierten Schlaganfallversorgung in der Region Südostbayern:
Sogenannte Flying interventionalists (interventionell geschulte Neuroradiologen) können bei Bedarf luftgebunden mittels Hubschrauber zeitnah hinzugezogen werden.
Patienteninformation
Sie brauchen für CT -Untersuchungen nicht nüchtern zu kommen; lediglich bei Untersuchungen des Bauchraums (CT Abdomen, CT Oberbauch) bitten wir Sie, nur ein leichtes Frühstück einzunehmen. Wenn in Ihrem Fall etwas anderes gilt, weisen wir Sie darauf hin.
Bei geplanter Kontrastmittelgabe:
- Wir benötigen aktuelle Blutwerte (v.a. Kreatinin und TSH basal). Falls Ihre Werte außerhalb der Norm liegen, nehmen Sie bitte vor der Untersuchung mit uns Kontakt auf.
- Achtung bei Diabetes (Zuckerkrankheit): Bitte setzen Sie metforminhaltige Präparate (nach Rücksprache mit Ihrem Arzt) zwei Tage vor der geplanten Untersuchung ab und nehmen Sie diese erst wieder zwei Tage nach der Untersuchung ein.
- Am Tag vor der Untersuchung sowie am Untersuchungstag sollten Sie ausreichend trinken.
Herz-Untersuchungen:
- Bitte beachten Sie die Hinweise zur Kontrastmittelgabe.
- Bitte verzichten Sie ab dem Vortag auf koffeinhaltige Getränke (Kaffee, Cola, schwarzer Tee usw.) und auf Tabakprodukte (Zigaretten).
- Die Einnahme Ihrer Herzmedikation besprechen Sie bitte mit dem zuständigen Kardiologen (in der Regel unsere Med. Klinik II).
Facettenblockade, Periradikuläre Therapie (PRT)
- Bitte bringen Sie aktuelle Blutwerte mit („kleines Blutbild“ und Gerinnungswerte).
- Blutverdünnende Medikamente (z.B. Aspirin, Heparin) sollten Sie mindestens sieben Tage vorher absetzen (gilt nur für periradikuläre Therapie (PRT)). Bitte besprechen Sie vorher mit Ihrem Hausarzt, ob die Präparate zwischenzeitlich abgesetzt werden dürfen.
- Bitte beachten Sie, dass Sie nach der Therapie nicht mehr aktiv am Straßenverkehr teilnehmen dürfen. Wenn möglich, lassen Sie sich von einer Begleitperson fahren, alternativ planen Sie die Heimreise mit öffentlichen Verkehrsmitteln bzw. mit dem Taxi.
Für Röntgenuntersuchungen brauchen Sie nichts Spezielles zu beachten.
Magen-Darm-Passage (MDP)
Zu dieser Untersuchung kommen Sie bitte absolut nüchtern (mindestens 12 Stunden vor der Untersuchung weder essen noch trinken). Sie sollten auch am Untersuchungstag nicht rauchen.
Kolon-Kontrast-Einlauf
Am Tag vor der Untersuchung sollten Sie, wenn möglich, den Darm abführen und nur leichte Kost (z.B. Suppe ohne Einlage, Weißbrot) zu sich nehmen. Verzichten Sie auch auf koffeinhaltige Getränke und auf Milch.
Bitte bleiben Sie am Untersuchungstag nüchtern (mindestens 12 Stunden vor der Untersuchung weder essen noch trinken)
Diabetiker: Bitte sprechen Sie uns bei Terminvergabe darauf an.
Defäkographie
Hierfür ist keine besondere Vorbereitung nötig, Sie brauchen nicht abzuführen und auch nicht nüchtern zu bleiben. Direkt vor der Untersuchung sollten Sie nochmals zur Toilette gehen (Stuhlentleerung).
Phlebographie
Wir benötigen aktuelle Blutwerte (v.a. Kreatinin und TSH basal).
Falls Ihre Werte außerhalb der Norm liegen, nehmen Sie bitte vor der Untersuchung mit uns Kontakt auf.
Achtung bei Diabetes (Zuckerkrankheit): Bitte setzen Sie metforminhaltige Präparate (nach Rücksprache mit Ihrem Arzt) zwei Tage vor der geplanten Untersuchung ab und nehmen Sie diese erst wieder zwei Tage nach der Untersuchung ein.
Am Tag vor der Untersuchung sowie am Untersuchungstag sollten Sie ausreichend trinken.
- Bei geplanten Routine-Mammographien sollte der Termin auf die ersten Tage nach der Menstruationsblutung gelegt werden.
- Bitte verzichten Sie am Untersuchungstag auf das Eincremen, Einpudern, etc. des Oberkörpers und verwenden Sie kein Deo. Viele Hautlotionen und Deos enthalten Partikel, die bei der Mammographie mit abgebildet werden und so den Befund verfälschen könnten.
Vakuum-Stanzbiopsie
Bitte bringen Sie aktuelle Blutwerte mit (Gerinnungswerte).
Blutverdünnende Medikamente (z.B. Aspirin, Heparin) sollten Sie mindestens fünf Tage vorher absetzen (nach Rücksprache mit Ihrem behandelnden Hausarzt).
Galaktographie
Keine spezielle Vorbereitung nötig, siehe auch Mammographie.
Für die Ultraschalluntersuchung des Bauchraums (Oberbauch, Abdomen) sollten Sie nüchtern sein und mindestens vier Stunden vor der Untersuchung nichts mehr trinken und auch nicht mehr rauchen.
Bei Untersuchungen des Abdomens bzw. Beckens ist es hilfreich, wenn Ihre Blase zur Untersuchung gefüllt ist, d.h. bitte nicht unmittelbar vor der Untersuchung zur Toilette gehen.
Ansonsten gibt es keine Besonderheiten.
Generell brauchen Sie nicht für die MRT nüchtern zu bleiben, außer für Untersuchungen des Bauchraums.
Bei geplanter Kontrastmittelgabe:
- Wir benötigen aktuelle Blutwerte (v.a. Kreatinin) sowie ihr aktuelles Gewicht und die Körpergröße. Falls Ihre Nierenwerte außerhalb der Norm liegen, nehmen Sie bitte vor der Untersuchung mit uns Kontakt auf.
- Am Tag vor der Untersuchung sowie am Untersuchungstag sollten Sie ausreichend trinken.
Falls Sie Beruhigungsmittel für die Untersuchung wünschen:
Bitte beachten Sie, dass Sie nach der Gabe von Beruhigungsmitteln nicht mehr aktiv am Straßenverkehr teilnehmen dürfen. Wenn möglich, lassen Sie sich von einer Begleitperson fahren, alternativ planen Sie die Heimreise mit öffentlichen Verkehrsmitteln bzw. mit dem Taxi.
Besonderheiten bei Untersuchungen des Bauchraums:
- MRCP (Gallengangsuntersuchung): Bitte bleiben Sie am Untersuchungstag nüchtern; Sie sollten mindestens 6 Std. vorher nichts mehr trinken (v.a. keine kohlensäurehaltigen Getränke) und keine Bonbons etc. lutschen.
- Bei Oberbauch bzw. Abdomen-Untersuchungen sowie Sellink (Dünndarmuntersuchung) sollten Sie am Untersuchungstag keine feste Nahrung zu sich nehmen.
Herz-MRT:
- Bitte verzichten Sie ab dem Vortag auf koffeinhaltige Getränke (Kaffee, Cola, schwarzer Tee usw.) und auf Tabakprodukte (Zigaretten).
- Die Einnahme Ihrer Herzmedikation besprechen Sie bitte mit dem zuständigen Kardiologen (in der Regel unsere Med. Klinik II).
Mamma-MRT:
- Die Untersuchung sollte im ersten Zyklusdrittel durchgeführt werden.
- Falls Sie Hormonpräparate einnehmen, sollte diese (nach Rücksprache mit Ihrem behandelnden Arzt) ggf. abgesetzt werden.
Kontraindikationen
- Magnetisierbare metallische Fremdkörper
- Nicht entfernbare elektrische Geräte (Herzschrittmacher, Defibrillator, Cochlea-Implantat, Nierenpumpe, …). MR-taugliche Schrittmacher können nur nach Rücksprache mit der Kardiologie untersucht werden.
- Künstliche Herzklappen, außer es handelt sich um explizit für MRT zugelassene Modelle.
Bitte immer entsprechende Produktinformationen mitbringen.
Bitte immer entsprechende Produktinformationen mitbringen.
Termin & Kontakt
Sprechzeiten der Ambulanz
| Montag - Donnerstag | 08:00 - 16:00 Uhr |
| Freitag | 08:00 - 14:30 Uhr |
Zentrale Radiologie-Anmeldung
MRT
Umfang der Ambulanztätigkeit:
- Privatambulanz: Alle Untersuchungsverfahren (Röntgen, Angiographie, Durchleuchtung, Sonographie, Mammographie, CT, Osteodensitometrie, Kernspintomographie) bei privatversicherten Patienten und Selbstzahlern
- BG (Kostenträger Berufsgenossenschaft, anerkannte Arbeitsunfälle): Röntgen, Angiographie, Sonographie, Computertomographie (CT) und Kernspintomographie (MRT über Privatinstitut PD Dr. Dinkel)
- Gesetzliche Versicherte (alle Kassen) begrenzt auf:
- Überweisung durch die am Klinikum Landshut ermächtigten Chefärzte, sofern diese Leistungen mit der Tätigkeit des jeweils ermächtigten Chefarztes in unmittelbarem zeitlichen Zusammenhang stehen (Hausambulanz), insbesondere Brustzentrum
- Interventionelle Radiologie für alle Zuweiser incl. Vakuumbiopsie
Wie wünschen Ihnen Gesundheit und baldige Genesung und sind jederzeit gerne für Sie da.
Zentrale Radiologie-Anmeldung
Alle Untersuchungen
Frau Els
Tägl. 7.30-16.00 Uhr - Fr 7.30-14.00 Uhr
Ansprechpartner